Sindromul Horner Simptome, Cauze, Tratament
Horner sau sindromul Bernard-Horner unei tulburări neurologice cauzate de o origine întrerupere sau vătămare corporală a căilor nervoase simpatic undeva în calea sa de sistemul nervos la globul ocular (Herrero-Morin et al., 2008).
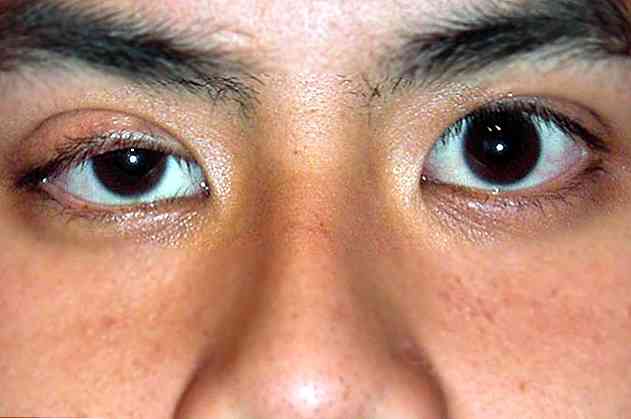
Clinic, sindromul Horner este caracterizat prin prezentarea diferitelor modificări oftalmologice și simpatic, printre care le găsim mioza, ptoza sau anhidroza, printre altele (Rodriguez-Sanchez, Vadillo Herrera-Calo și Morenco de la Fuente , 2016).
Sindromul Horner poate apărea asociat cu un debut congenital sau dobândit. Din acest motiv, etiologia sa este legată de o varietate de factori: accidente vasculare cerebrale, formarea de tumori, dureri de cap si migrene, traumatisme cerebrale, intervenții chirurgicale, etc. (Vicente, Canelles, Díaz și Fons, 2014).
În ceea ce privește diagnosticul, această boală necesită atât un examen fizic și ochi, ca utilizarea de test diferit. Unul dintre testele cele mai frecvent utilizate pentru a confirma prezența și localizarea cauzei sindromului este testul de eyedrops, însoțite de unele tehnici neuroimagistice (Escrivá și Martínez-Costa, 2013).
În cele din urmă, deși nu există o abordare terapeutică specifică pentru sindromul Horner, scopul final al intervenției medicale este tratamentul, controlul și eliminarea cauzei etiologică a acestei (Clinica Mayo, 2014).
Caracteristicile sindromului Horner

Sindromul Horner este un tip de tulburare care afectează în principal ochiul și zonele învecinate pe o parte a feței, ca urmare a prejudiciului diferitelor ramuri nervoase (Genetics Prima referință, 2016).
Mai exact, o întrerupere a caii simpatic care ruleaza de la creier la zonele ochiului (Pizarro et al., 2006) are loc.
Sistemul nostru nervos este împărțit în două secțiuni în funcție de caracteristicile anatomice ale acestuia (Redolar, 2014):
Pe de o parte, suntem sistemul nervos central (SNC), care constă în principal din creier sau creierul și măduva spinării.
Pe de altă parte, sistemul nervos periferic (PNS) include limfatici si nervii cranieni spinali responsabil pentru transportul tuturor motor și informațiile senzoriale în ambele sensuri între centrele de creier si diferite zone ale corpului.
În plus, în această ultimă subdiviziune, putem distinge două alte sisteme fundamentale:
Prima se referă la sistemul nervos autonom (ANS), a cărui funcție principală este controlul regulamentului intern al corpului, adică acele funcții involuntare sau automate, care sunt esențiale în organele interne.
În timp ce celălalt se referă la nervii somatici (SNSO), responsabil pentru monitorizarea fluxului de informații între structura corpului și organele interne, cu diferite zone ale sistemului nervos central.
În cele din urmă putem identifica trei componente fundamentale, ramurile simpatic, parasympatic și enteric.
În acest caz, zona simpatică este cea care ne interesează. Acest lucru este în primul rând responsabil pentru reglementarea organismului organic și mobilizare în prezența unui eveniment sau pericol, fie real sau potențial.
Ramura nervoasă simpatică este capabilă să controleze o mare varietate de mișcări involuntare și răspunsuri organice homeostatice.
Un nivel specific, se referă la transpirație, rata crescută sau redusă cardiac, dilatarea pupilei, acționează motorul de evacuare, Bronhodilatarea etc.
Prin urmare, prezența tranzitorii sau permanente în diferite secțiuni ale sistemului nervos simpatic leziuni pot duce la dezvoltarea caracteristicilor clinice ale sindromului Horner.
Această patologie a fost descrisă forma inițială de chirurg oftalmologică Johann Friedrich Horner (1869) (Ioli, 2002).
În raportul clinic, el sa referit la un caz al unui pacient de 40 de ani, a căror patologie se caracterizează prin (Ioli, 2002):
- Căderea sau căderea unilaterală a pleoapelor.
- Scăderea contracției pupilare.
- Deplasarea globului ocular.
- Modificarea producției de transpirație.
Mai mult, Horner a identificat o asociere semnificativă a acestor descoperiri clinice cu un prejudiciu simpatic la nivel cervical nervului (Ioli, 2002).
Un număr semnificativ de cazuri de sindrom Horner a identificat o asociere a acesteia cu leziuni sau blocaje ale fibrelor nervoase simpatice la diferite niveluri (Avellanosa, Vera, Morillas, Gredilla și Gilsanz 2006):
- central: întreruperea localizată la nivelul cordului cervical, al creierului sau al hipotalamusului.
- periferic: Nivelul de întrerupere preganglionari localizate (cervical mediastin anterior, plămân sau os cervicotorácia apex) sau postganglionare (zonele sinusurilor cavernos, baza craniului, carotida sau ganglionare cervicale superioare).
De aceea, sindromul Horner poate provoca paralizia mușchiului irisului dilatator (mioză), mușchi Müller (ptoză), fibrele sudomotor și vasomotorii (anhidroza, vasodilatație, roșeață, etc.) (Avellanosa, Vera, Morillas, Gredilla și Gilsanz, 2006).
Cele mai recente clasificări medicale definite sindromul Horner ca o condiție medicală caracter neurologice, prejudiciu cauzat de cai nervoase care se execută de la creier la ochi si fata (naștere Leziuni Ghid, 2016).
Cu toate ca aceasta este o boala care nu determina de obicei anomalii semnificative în capacitatea vizuală sau statutul funcțional general al persoanei în cauză, cauza leziuni nervoase poate provoca alte complicatii medicale grave (Genetica Acasă referință, 2016).
statistică
Diferitele investigații epidemiologice consideră că sindromul Horner este o tulburare rară în populația generală (Genetics Home Reference, 2016).
În general, se estimează că incidența acestui sindrom variază în jurul a 1 caz la 6250 de nașteri (Genetics Home Reference, 2016).
Cu toate acestea, există puține date despre prevalența în faza copilului, adolescentului sau adulților.
În plus, Institutul Național pentru Tulburări Rare (2016) afirmă că sindromul Horner poate să apară atât la femei, cât și la bărbați, la diferite grupe de vârstă sau în orice grup geografic sau etnic / rasial specific.
Cele mai frecvente semne și simptome

Caracteristicile clinice ale sindromului Horner sunt asociate zonei oftalmologice și funcțiilor homeostatice ale organismului.
În mod normal, toate modificările apar de obicei unilateral, adică afectează doar o parte a feței sau a corpului (Institutul Național pentru Tulburări Rare, 2016).
Această boală este caracterizată în mod esențial printr-o triadă simptomatică a ptoza, mioza si anhidroza, care vor fi descrise mai jos (Pardal Souto, Vai Barbaito, Taboada Perianes, 2014):
ptoza
Termenul ptoză este folosit pentru a se referi la căderea anormală a pleoapelor superioare (Institutul de Microchirurgie Oculară, 2016).
Cu toate că se poate datora unor diferiți factori (slăbiciune musculară, piele sagging, proces de boală, îmbătrânire, etc.), în cazul sindromului Horner este cauzat de leziuni ale nervilor (National Institutes of Health, 2016).
Mai exact, a fost asociată cu leziuni localizate în terminalul nervos care inervază musculatura lui Müller (Iolli, 2002).
Mușchiul lui Müller, cunoscut și ca mușchiul levator palpebrae, este în primul rând responsabil pentru menținerea pleoapelor într-o poziție funcțională și pentru a permite mișcarea lor voluntară.
La nivel vizual, putem observa modul în care pleoapa superioară este în cârlig sau într-o poziție inferioară decât de obicei (National Institutes of Health, 2016).
În mod normal, ptoza afectează numai un singur ochi. De obicei, aceasta nu este asociată cu alte tipuri de patologii oftalmologice care reduc capacitatea vizuală a persoanei care suferă de aceasta.
Cu toate acestea, unele cazuri au fost descrise, în care vederea încețoșată sau dublă, lăcrimare crescută, episoade de durere sau ambliopie (ochi lenes), secundar la ptoza (National Institutes of Health, 2016) se dezvoltă.
mioza
Un alt semn caracteristic al sindromului Horner este prezența unei contracții anormale a irisului ocular (Iolli, 2002).
Irisul este una dintre structurile ochilor. Este o membrană musculară responsabilă, împreună cu elevul, pentru a regla cantitatea de lumină care o accesează prin contracția și dilatarea sa (Institutul Național de Sănătate, 2016).
La nivel vizual, identificăm irisul ca zona circulară colorată a ochilor (National Institutes of Health, 2016).
Cele mai frecvente în cazul sindromului Horner sunt disfuncția mușchilor care controlează deschiderea irisului și a pupilei, așa că, de obicei, pare mai închis decât de obicei pentru stimularea luminii (Iolli, 2002).
În plus, este probabil ca alte tipuri de modificări să fie dezvoltate (Iolli, 2002):
- Congestie conjunctivală: în multe cazuri pot fi apreciate inflamația și roșeața țesuturilor oculare conjunctive.
- Heterochromie de Iris: se referă la prezența unei culori asimetrice a irisului ochilor, adică una are o anumită culoare, iar cealaltă are tendința de a avea un aspect cenușiu sau albastru.
- enophthalmos: cu acest termen ne referim la o deplasare a ochilor. La nivelul vizual, putem observa modul în care unul sau ambii ochi se îndreaptă spre interiorul orbitei.
Deși nu sunt luate în considerare condiții medicale grave, în unele cazuri poate afecta capacitatea și eficiența vizuală a persoanei afectate.
anhidroza
Termenul anhidroză este folosit în literatura medicală pentru a se referi la o modificare a producției de transpirație (National Institutes of Health, 2015).
În cazul sindromului Horner este de obicei identificat o absență sau reducerea drastică a transpirație în zone faciale, gât sau piept zone (Iolli, 2002).
Cu toate acestea, la fel ca în cazurile anterioare, această condiție apare de obicei în mod unilateral, care afectează o parte a feței sau a corpului (Escrivá și Martínez-Costa, 2013).
Deși cazurile ușoare nu implică complicații medicale majore, anhidroza poate evolua în schimbări semnificative în reglarea temperaturii corpului (National Institutes of Health, 2015).
Alte modificări
În funcție de gravitatea leziunilor nervoase, pot aparea alte complicatii medicale, ca o creștere generală a temperaturii corpului a zonelor afectate, înroșirea feței, secreții nazale, super-sensibilitate, lăcrimare (lăcrimare abundentă), printre altele ( Iolli, 2002).
cauze
Sindromul Horner poate avea o (înainte de naștere) (după naștere) sau de origine congenitală dobândită, ambele tulburări neurologice asociate.
Există o mare varietate de factori care pot duce la un prejudiciu de ramura nervului simpatic și, prin urmare, dezvoltarea sindromului Horner.
În mod obișnuit, leziunile sunt de obicei împărțite în trei grupe (Clinica Mayo, 2014):
Primul ordin
Implicarea este de obicei localizat in calea nervului care trece de la hipotalamus, trunchiul cerebral în zonele superioare ale măduvei spinării.
În acest caz, cei mai comuni factori etiologici includ:
- Accident vascular cerebral.
- Trauma cranio-encefalică.
- Traumatism în gât.
- Formarea tumorilor
- Patologia sau boala demielinizantă.
- Sirigomelia (formarea chisturilor medulare)
A doua ordine
Implicarea este de obicei localizat în calea nervoase care ruleaza din zonele de maduva spinarii la partea superioara a pieptului și gâtului.
În acest caz, cei mai comuni factori etiologici includ:
- Tumori pulmonare
- tumori legate de mielină (Shwannoma).
- Leziuni aortice
- Chirurgia toracică
A treia ordine
Implicarea este de obicei in caile nervoase care se extind de la gat spre pielea feței și structura mușchilor irisului și pleoapelor.
În acest caz, cei mai comuni factori etiologici includ:
- Leziunea aortică la nivelul gâtului.
- Leziuni ale venei jugulare la nivelul gâtului.
- formarea tumorilor sau infecție în zonele din apropierea bazei craniului.
- Episoade de migrenă.
- Episoade de cefalee cluster.
Pe de altă parte, ei au identificat, de asemenea, diverși factori etiologici, care sunt mai frecvente la copii (Clinica Mayo, 2014):
- Traumatism traumatic la nivelul gâtului sau umerilor în timpul procesului de naștere.
- Alterări congenitale ale aortei.
- Formarea tumorii la nivel neurologic.
APRECIERE
Diagnosticul de sindrom Horner se bazează în principal pe identificarea semnelor clinice, leziuni nervoase si cauza etiologică.
Analiza clinică
De obicei, un examen fizic general, însoțit de o analiză a poziției palpebrală a integrității irisului musculare și transpirații efectuate.
În cazul poziției palpebral, defectele pot fi identificate vizual de plasare.
Cu toate acestea, în cazul contracției irisului și a pupilei, este necesar să se folosească alte metode în afară de analiză vizuală (Iolli, 2002).
- Lumină stimulare.
- Testul picăturilor oculare.
- Testul clorhidratului de cocaină.
- Test de hidroxamină.
În cele din urmă, pentru a evalua transpirație adesea folosit o înregistrare a ratei de producție sudoare în diferite zone ale corpului.
Identificarea leziunilor nervoase și a cauzei etiologice
În acest caz, tehnicile utilizate sunt bazate în principal pe neuroimagistică a creierului și periferice zone (Iolli, 2002).
- Tomografia computerizată.
- Rezonanță magnetică nucleară.
tratament
După cum sa menționat în descrierea inițială, nu există nici un tratament sau un tratament specific pentru sindromul Horner (Clinica Mayo, 2014).
Toate intervențiile medicale se concentreze pe tratarea cauza etiologică (Clinica Mayo, 2014).
De cele mai multe ori, sindromul Horner datorită prezenței unei tumori sau a unui caracter leziuni traumatice. În ambele cazuri, este posibil proceduri chirurgicale și farmacologice empelar pentru eliminare (Organizația Națională pentru bolile rare, 2016).
referințe
- Avellanosa, J., Vera, J., Morillas, P., Gredilla, E., & Gilsanz, F. (2006). Sindromul Horner și blocul ipsilaterală plexului brahial într-un caz de analgezie epidurală pentru travaliu si nastere. Rev. Soc.
- Ghid pentru ranirea la nastere. (2016). Horner's Sindrom Recuperat de la Ghidul privind rănirile la naștere.
- Escrivá, E., & Martínez-Costa, L. (2013). Sindromul Horner ca un semn de prezentare incompletă a patra Ependimomul ventricul. Arch Soc Esp Oftalmol.
- Herrero-Morin și colab.,. (2008). Sindromul Horner congenital. Anpedi.
- Ioli, P. (2002).Sindromul Claude Bernard-Horner și alți străini străini. Revista Spitalului Comunitar Privat.
- Clinica Mayo (2014). Horner. Obținut de la Clinica Mayo.
- NIH. (2015). Căderea pleoapelor. Adus de la MedlinePlus.
- NIH. (2016). Horner. Adus de la Genetics Home Reference.
- NORD. (2016). Horner's Sindrom Recuperat de la Organizația Națională pentru Tulburări Rare.
- Pizarro, M., Campos, V., Irarrazaval, S., Mesa, T., Escobar, R. și Hernández, M. (2006). Sindromul Pediatric Horner: Analiza a 5 cazuri. Obținut de la Scielo.
- Rodríguez-Sánchez, E., Vadillo, J., Herrera-Calo, P. și Marenco de la Fuente, M. (2016). Sindromul Horner după analgezie epidurală pentru naștere. Raport de trei cazuri. Rev Colomb Anestesiol.
- Vicente, P., Canelles, E., Diaz, A. și Fons, A. (2014). Sindromul ireversibil Horner după simpaticomia toracoscopică bilaterală. Arch Soc Esp Oftalmol.


